- 登录
宫颈癌是最常见的妇科恶性肿瘤,每15分钟就有一名女性因宫颈癌逝世。其中,99%以上的宫颈癌由人**瘤病毒,也就是我们熟知的HPV导致的。因此,宫颈癌也是目前唯一一种可预防的癌症。
HPV检测是针对人**瘤病毒的一种宫颈癌检测方法。相比细胞学检测方法,HPV检测对高级别癌前病变的检测灵敏性更高和可重复性更强,且特异性好。由于HPV检测技术不断发展成熟,国际推荐的宫颈癌筛查方案逐渐由“细胞学检测”向“细胞学检测与 HPV检测联合检测”转变,未来 HPV检测将逐渐单独用于宫颈癌一线初筛。
早在2015年我们利用HPV捕获测序技术,发现HPV整合才是导致宫颈癌发生发展的关键因素,HPV也就是HPV在感染人宫颈上皮细胞之后,将HPV的基因组DNA插入到人基因组中。并绘制了HPV整合致癌的热点图谱,发现HPV倾向于整合到癌基因及抑癌基因区,进而导致癌症。并且,我们还根据这些这个位点信息,建立了宫颈癌风险预测模型,可以准确的预测疾病癌变风险。
HPV捕获测序能对任何感染型别进行精准分型,同时能确定病毒载量、整合状态、整合位点分布等与癌变发生发展相关的关键信息。并且,相较于全基因组测序来说,捕获测序的成本更低,周期更短。目前我们掌握了独特的探针合成技术,无需依赖于合成平台,可在1天内制备上千份探针。并且,由于探针合成技术通用,研发其他肿瘤早期诊断产品仅需1月左右,根据市场需求,迅速扩充产品线,比如肿瘤及遗传性疾病的检测等等。已经将成本降到100元以下,同时2天即可完成全套检测。
我们开发的HPV分子诊断试剂盒具有以下优势:探针的成本更低、捕获性能更好;特异性及灵敏度更高,诊断更精准,减少误诊漏诊;可根据HPV整合信息预测HPV感染阳性患者进展为癌变的风险;若风险低,则定期复查;风险高则进行手术干预。主要用于从未进行过宫颈癌早期筛查的人群以及宫颈癌筛查确诊HPV阳性的患者,预测癌变进展风险。
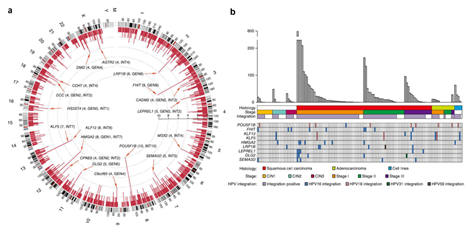
图1:HPV整合热点图谱及与癌变进展的关系。Nat Genet【2015,47(2):158-63】IF:27.603
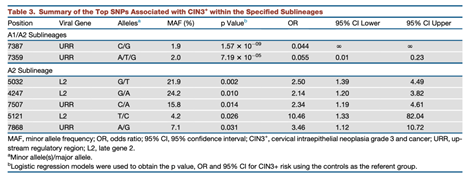
图2:HPV16基因组不同SNP位点与癌变风险的关系。Cell 【2017,170:1164–1174】
课题组现在正在申请中的专利如下:





宫颈癌是最常见的妇科恶性肿瘤,HPV是最关键的致病因子。根据2019年最新的ASCCP指南,已将HPV检测推荐为首选的宫颈癌早期筛查方式,并且提出基于HPV感染特征(型别及持续时间)风险评估的方法,实现风险分层管理。但现行筛查方法敏感度及特异性有限,存在漏诊、误诊和过度治疗的问题,导致患者失去最佳治疗时机,及因过度治疗而丧失生育功能。另外,基于目前HPV检测的风险评估并不全面。我们前期研究发现HPV定点整合至人基因组才是致癌的关键,尤其是整合至癌基因及抑癌基因区,因此是否整合及整合位点分布是癌变风险预测的关键指标。另外,2017年发表在Cell的研究显示,导致一半以上宫颈癌的高危型HPV16存在不同的不同的变异谱系及亚型,每种亚型又包含不同单核苷酸突变位点(SNP)。这些亚型SNP位点形成的分子支与癌变风险密切相关。
目前的HPV检测手段能获取的信息包括HPV是否感染、部分高危型HPV分型,但无法获得与癌变进展密切相关的整合状态、整合位点分布、HPV亚型、SNP等关键信息。因此无法精准预测癌变进展风险。而基于二代测序的HPV捕获测序技术可以满足上述所有需要。可以根据其获得的整合信息及SNP信息对HPV阳性患者进行精准风险预测,在未来能取代现行的HPV筛查方案。

